Роспотребнадзор


Питание для укрепления иммунитета: что включить в свой рацион осенью
Питание должно быть разнообразным и сбалансированным по белкам, жирам и углеводам. Все основные нутриенты в той или иной степени влияют на активность иммунной системы. Желательно, чтобы в рационе был представлен широкий спектр витаминов и минералов, присутствовало достаточное количество клетчатки.
Задача иммунной системы – в сохранении биологической индивидуальности организма, то есть в распознавании и ликвидации чужеродных химических, вирусных и бактериальных антигенов. Также иммунная система уничтожает собственные трансформировавшиеся клетки.
Белковая недостаточность негативно влияет на все звенья иммунного ответа, поэтому очень важно включать в свой рацион белковые продукты, например мясо, рыбу, бобовые, яйца, творог и так далее.
Из микроэлементов наибольшее значение для иммунитета имеют цинк и железо. Цинк содержится в мясе, молочных и морепродуктах, цельных злаках, орехах, бобовых. Железом богаты мясо, говяжья печень, яйца, рыба и морепродукты, шпинат, гречневая крупа и другие. Цинк улучшает сопротивляемость организма инфекциям. Железо повышает напряженность иммунитета при бактериальной и вирусной инфекции.
При этом нужно сказать, что избыток и передозировка препаратов железа, цинка, меди, марганца, фосфора, наоборот, подавляют иммунитет, поэтому важно соблюдать необходимые дозировки при приеме поливитаминных препаратов и БАД. Таким образом, можно сделать вывод, что влияние макро- и микроэлементов на иммунный ответ неоднозначно – важно соблюдать баланс.
Основная роль витаминов А и Е – в их антиоксидантном действии на клетки иммунной системы. Они предохраняют лимфоциты от кислород-зависимого разрушения. При этом влияние этих витаминов тоже дозозависимо, то есть избыток витамина А и витамина Е негативно сказывается на иммунитете. Витамины А содержатся в рыбьем жире, печени, икре, молоке, моркови и других овощах. Витамин Е присутствует в растительных маслах, орехах, зеленых листовых овощах.
Витамин С повышает синтез макрофагальных белков (макрофаги – клетки иммунной защиты), белков системы комплемента, таким образом усиливая устойчивость организма к вирусным инфекциям. Основные источники витамина С: перец, черная смородина, облепиха, земляника, цитрусовые, киви, свежая капуста, зеленый горошек, зеленый лук, отварной картофель. При длительном хранении продуктов содержание аскорбиновой кислоты в них снижается, а при тепловой обработке аскорбиновая кислота, как правило, полностью разрушается.
Витамин D3 влияет на процессы активации лимфоцитов и синтез цитокинов. Витамин D содержится в рыбе и рыбьем жире, икре, яйцах и молочных продуктах.
Полиненасыщенные жирные кислоты и фосфолипиды важны для нормального функционирования иммунной системы. Липиды включены в состав мембран клеток, играют роль посредников в передаче сигналов от рецепторов к ядру клетки. Липиды предотвращают раннее разрушение клеток иммунной защиты.
Таким образом, в свой рацион необходимо включать мясо, рыбу, молочные продукты, яйца и достаточное количество различных овощей и фруктов. Сбалансированный и разнообразный рацион поможет укрепить иммунитет и пережить осенний сезон без простуд.
Респираторный этикет: основные правила
В период сезонного подъема заболеваемости респираторными инфекциями и гриппом важнейшую роль играет индивидуальная неспецифическая профилактика. И большое значение имеет соблюдение респираторного этикета.
Это правила поведения в общественных местах в сезон активного распространения респираторных инфекций, передающихся воздушно-капельным путем. Правила достаточно просты, доступны и логичны. Их соблюдение существенно снижает риск дальнейшего распространения гриппа, COVID-19 и других ОРВИ.
Основные положения правил респираторного этикета:
- при кашле/чихании постарайтесь отвернуться от окружающих людей и используйте носовой платок, лучше одноразовый, который потом следует сразу выбросить;
- при отсутствии платка прикрывайте рот сгибом локтя или рукавом;
- по возможности мойте руки с мылом или используйте антисептик после того, как чихнули/прокашлялись/высморкались/выбросили использованный платок;
- не чихайте в ладонь! В таком случае на руки попадают возбудители инфекции, а это прямой путь к их контактной передаче (через ручки, поручни, кнопки лифта, при рукопожатии и др.). Если вы чихнули в ладонь – немедленно вымойте руки с мылом или используйте антисептик.
В дополнение к правилам респираторного этикета следует соблюдать и другие важные правила личной профилактики:
- избегайте близкого контакта с больным человеком, не забывайте о том, что возбудители при кашле/чихании передаются воздушно-капельным путем в радиусе примерно 1 метра;
- избегайте объятий, поцелуев, приветственных рукопожатий;
- старайтесь не касаться рта, носа или глаз немытыми/необработанными антисептиком руками (обычно такие прикосновения неосознанно совершаются человеком в среднем 15 раз в час);
- используйте защитные медицинские маски, прежде всего в местах, где существует потенциальная опасность заражения (общественном транспорте, в местах большого скопления людей);
- в разгар эпидемии старайтесь не посещать людные места и массовые мероприятия (или сократите время своего пребывания);
- чаще мойте руки с мылом, особенно после посещения общественных мест, санитарных комнат, общественного транспорта. Помните: возбудители гриппа и ОРВИ некоторое время сохраняются в активном состоянии на различных предметах и поверхностях (дверных ручках, бытовых принадлежностях, поручнях общественного транспорта, стационарных/мобильных телефонах и др.);
- периодически подвергайте дезинфекции (протирайте антисептиком) личные электронные устройства: телефоны, планшеты, ноутбуки и другие гаджеты.
ВАЖНО! От гриппа, самой опасной сезонной респираторной инфекции, создана надежная защита – вакцинация. Своевременно проведенная вакцинация – основное средство профилактики гриппа и возможных осложнений от этой болезни. Оптимальным временем введения вакцины является начало осени (сентябрь-октябрь) до подъема заболеваемости гриппом и ОРВИ.
Что делать, если болезни избежать не удалось?
Прежде
всего, если заболели, не надо пробовать перенести болезнь «на ногах». Это
чревато возможными осложнениями и для заболевшего, и опасностью инфицирования
окружающих людей. И никакого самолечения! В случае заболевания необходимо
обратиться к врачу. Так как клинически, по симптомам, отличить грипп от других
ОРВИ часто бывает затруднительно. Целесообразно сдать анализ на возбудителей
гриппа и ОРВИ методом ПЦР. Это позволит лечащему врачу точнее определить
прогноз заболевания и назначить адекватное лечение.
О рекомендациях по вакцинации для тех, кому 60 и более лет
Люди пожилого возраста оказываются в зоне особого риска при заболевании коронавирусной инфекцией. У пожилых гораздо чаще развиваются осложнения: пневмонии, тромбозы, тромбоэмболии, инсульты, инфаркты. Эти осложнения нередко приводят к самым печальным исходам.
Поэтому на сегодняшний день не вызывает сомнения, что вакцинация против СOVID-19 населения старше 60 лет необходима и должна проводиться в первую очередь.
Каковы особенности вакцинации пожилых?
Принципиальных особенностей вакцинации пожилых нет. Как и в другом возрасте, прививаться необходимо при отсутствии признаков острого заболевания (ОРВИ, гриппа, острой кишечной инфекции и т.д.) и обострений хронической патологии. После перенесенного СOVID-19 вакцинацию или ревакцинацию нужно проводить через 6 месяцев, если нет противопоказаний. При наличии серьёзных сопутствующих заболеваний (например, сахарного диабета, онкологического заболевания, сердечной недостаточности) перед вакцинацией нужно посетить лечащего врача.
Что нужно знать о самой процедуре и самочувствии? Есть ли отличия от того, как молодые переносят прививку?
Перед вакцинацией специально обученный медицинский персонал уточнит отсутствие противопоказаний. Вакцинация не показана при, острых заболеваниях (ОРВИ, острых кишечных инфекциях и других), обострениях хронических заболеваний, ранее отмеченных тяжелых аллергических реакциях, тяжелых поствакцинальных осложнениях на введение предыдущей дозы. Препарат вводится внутримышечно в область плеча. В большинстве случаев никаких побочных действий не проявляется. Может быть болезненность, зуд, отечность, покраснение в области введения, повышение температуры тела, слабость, ломота в мышцах и суставах. Как правило, все симптомы проходят самостоятельно в течение 1-3 дней. В целом, из-за возрастных особенностей иммунного ответа, люди старше 60 лет легче переносят прививку, чем молодые.
Говорят, у пожилых медленнее формируется иммунный ответ?
Среди людей
в возрасте старше 60 лет чаще встречаются случаи замедленного и недостаточного
формирования иммунного ответа из-за возрастных физиологических особенностей.
Этому способствуют недостаток физической активности и недостаточное время
пребывания на свежем воздухе, заболевания желудочно-кишечного тракта, дефицит
витаминов и минералов. В случаях выявления иммунодефицитных состояний
необходимо посоветоваться с лечащим врачом, чтобы определить правильную схему
коррекции нарушения.
Как прививаться, если есть хронические заболевания - диабет,
сердечно-сосудистые, больные суставы и т.д.?
Любые хронические заболевания являются дополнительным показанием для проведения вакцинации. Прививку нужно делать в фазе ремиссии, когда нет обострения, подобрана схема терапии.
Как сочетается вакцина и прием лекарств? Есть ли препараты, которые принимает пожилой человек, которые могут ослабить действие вакцины?
Препаратов, которые нельзя совмещать с вакцинацией, не существует. В большинстве случаев необходимо продолжить приём лекарств по той схеме, которая была подобрана ранее. Однако, некоторые средства могут снижать выработку иммунного ответа: это цитостатики и кортикостероиды, которые нередко назначаются на длительное время при ревматологических и онкологических заболеваниях. Пациентам, получающим такую терапию, нужно обязательно перед вакцинацией посетить лечащего врача, который, уточнит отсутствие противопоказаний и, при возможности, скорректирует дозы.
Как прививаться пожилым, если уже переболел?
Если пожилой человек уже болел COVID-19, то риск заболеть вновь возрастает через полгода. Поэтому всем переболевшим, через 6 месяцев после получения отрицательного результата ПЦР-теста, следует провести вакцинацию. Если коронавирусная инфекция не была подтверждена, то вакцинацию необходимо проводить сразу после выздоровления.
Нужна ли прививка от гриппа? Или
только от ковид? Говорили раньше, вакцина от ковид будет совмещена с
вакциной от гриппа.
Помимо вакцинации против коронавируса, пожилым людям обязательно нужно
прививаться от гриппа и от пневмококковой инфекции, поскольку каждая из вакцин
вызывает выработку специфичных антител против определенных вирусов и лишь
немного повышает сопротивляемость к другим инфекциям. Возможно введение вакцин
от коронавируса и от гриппа в один день, но в разные места. При невозможности
вакцинации в один день интервал между введением разных вакцин должен быть не
менее 1 месяца. Сейчас идут исследования вакцины, которая содержит компоненты
обоих вирусов. Если эффективность и безопасность будет подтверждена, то мы
получим возможность вакцинироваться одновременно против гриппа и коронавируса.
До какого возраста можно делать прививки пожилым? В 80-90 лет можно?
Вакцины против COVID-19 можно вводить, начиная с 18 лет, без каких-либо других возрастных ограничений. Учитывая статистику о высокой летальности от COVID-19 среди пациентов старше 80 лет, такой возраст является дополнительным показанием для вакцинации.
О чем нужно помнить после вакцинации?
Вакцинация значительно снижает риск заболевания, тяжелого течения и летальных исходов, но не исключает полностью. Поэтому вакцинированным гражданам необходимо по-прежнему применять все меры для неспецифической профилактики. Иммунный ответ после вакцинации формируется постепенно, в течение 42-45 дней после введения первой дозы двухкомпонентных вакцин. То есть, в этот период защитного действия вакцины еще нет и нужно особо тщательно соблюдать правила безопасности: по возможности, сократить до минимума посещения различных учреждений, торговых объектов, других мест скопления людей. В помещениях вне дома и в транспорте необходимо пользоваться защитной маской, соблюдать социальную дистанцию, чаще мыть руки, использовать антисептические средства.
Нужна ли пожилым ревакцинация, если есть антитела?
Ревакцинация необходима, независимо от уровня антител, поскольку, по результатам проведенных исследований, через 6 месяцев происходит достаточно быстрое снижение иммунной защиты до значений, которые уже не обеспечивают надёжной профилактики. Введение дополнительной дозы при ревакцинации уже через несколько дней даёт выраженный рост уровня антител и активизирует защиту от COVID-19.
Что делать, если все-таки заболел после прививки?
Если после прививки появились признаки респираторной инфекции, то следует оставаться дома, вызвать врача и выполнять все его рекомендации. В случае подтверждения COVID-19 лечение не имеет принципиальных отличий и должно быть начато как можно быстрее.
Будьте здоровы!
О профилактике гриппа
Грипп передаётся воздушно-капельным путём при чихании, кашле, разговоре и просто дыхании заболевшего человека. Вирус может также попасть на руки здорового человека через предметы обихода (дверные ручки, игрушки, телефоны и др.), после чего вирус переносится в рот или нос, вызывая заболевание.
Для защиты от гриппа рекомендуем соблюдать следующие меры предосторожности:
1. Часто мыть руки с мылом
или использовать дезинфицирующие средства для рук. Это поможет избавиться от
вирусов, которые могут находиться на руках.
2. Избегать тесного
контакта с больными людьми. Если же такой контакт неизбежен, то следует носить
маску.
3. Избегайте посещения
людных мест в период эпидемии гриппа.
4. Поддерживайте
иммунитет, употребляя здоровую пищу, занимаясь физической активностью и
соблюдая режим сна.
5. Делайте прививки против
гриппа каждый год, особенно если находитесь в группе риска (например, пожилые
люди, беременные женщины, дети до 5 лет).
6. При первых симптомах
заболевания обратитесь к врачу и строго следуйте его рекомендациям.
Роспотребнадзор проведет Всероссийский «Диктант здоровья»
В России с 16 по 21 сентября пройдет федеральная образовательная акция «Диктант здоровья». Цель мероприятия – популяризация санитарно-гигиенической грамотности и норм здорового образа жизни.
Участники «Диктанта здоровья» проверят свои знания по основным правилам личной гигиены, здоровому питанию и профилактике заболеваний. В акции смогут принять участие все желающие старше 13 лет
«Диктант здоровья» стартует в очном формате 16 сентября – его напишут старшеклассники из всех 89 регионов России. Вопросы для них прочитают научные эксперты, известные телеведущие, музыканты, спортсмены, актеры и блогеры. Контролировать точность ответов будут руководители региональных Управлений Роспотребнадзора. Также все желающие смогут проверить свои знания онлайн – пройдя тестирование на портале Роспотребнадзора санщит.рус до 21сентября.
Участникам акции «Диктант здоровья» предстоит ответить на 39 вопросов (36 основных и 3 повышенной сложности) по правилам личной гигиены, санитарно-гигиеническим нормам, профилактике опасных вирусно-инфекционных заболеваний и здоровому питанию. Для каждого вопроса предлагается три варианта ответа – нужно выбрать верный. Материалы для диктанта разработаны ведущими научными экспертами проекта Роспотребнадзора «Санпросвет».
По итогам «Диктанта здоровья» очные участники получат памятные грамоты, все прошедшие онлайн-тестирование смогут скачать электронный сертификат.
Получить консультацию по процедуре прохождения акции можно по телефону горячей линии «Диктанта здоровья» 8-800-555-49-43.
РЕКОМЕНДАЦИИ ГРАЖДАНАМ: О вакцинации против гриппа в вопросах и ответах
Роспотребнадзор напоминает, что оптимальное время для проведения вакцинации против гриппа период с сентября по ноябрь.
Какие цели вакцинации против гриппа?
Главная цель вакцинации против гриппа — защитить людей от массового и неконтролируемого распространения инфекции, от эпидемии гриппа. Важно понимать, что, вакцинируя население, врачи спасают жизни тем, кто рискует умереть от осложнений. В группы риска входят маленькие дети, у которых иммунитет находится в процессе формирования, пожилые люди, также те, кто страдает хроническими заболеваниями, и особенно люди с иммунодефицитными состояниями. Грипп часто протекает достаточно тяжело, особенно в группах риска, и нередко сопровождается различными осложнениями. Вирус гриппа распространяется очень быстро. Если большинство людей привито, у меньшинства тех, кто не привит по тем или иным причинам, шансы заразиться минимальны. И именно для этого создается коллективный иммунитет. Вакцинированное население не дает распространяться вирусу.
Зачем делать прививку каждый год?
Ежегодное проведение прививок объясняется постоянной изменчивостью (мутацией) вирусов гриппа. В связи с этим состав вакцин обновляется по мере необходимости на основании сведений о циркулирующих штаммов и прогнозов по их распространению, чтобы иммунитет соответствовал изменяющимся вирусам гриппа. Исследования подтверждают о необходимости проведения вакцинации против гриппа ежегодно, так как иммунный ответ организма на вакцинацию ослабевает с течением времени.
Можно ли заболеть гриппом от вакцины?
Заболеть гриппом от вакцины невозможно. Некоторые привитые плохо себя чувствуют некоторое время после вакцинации. Такая реакция встречается не часто, она представляет собой ожидаемый вариант реакции организма на вакцину. Может беспокоить слабость, ломота в мышцах, подъем температуры, боль в месте инъекции. В большинстве случаев эти симптомы отмечаются в течение не более 3 дней после введения препарата, проходят самостоятельно без приёма каких-либо препаратов.Такая реакция может сигнализировать о том, что организм вступил в борьбу с введенными вирусными частицами и в данный момент происходит выработка антител. Таким образом, иммунная система готовит защиту организма от вирусов гриппа.
ВАЖНО! Даже если вы оказались среди тех, кто прекрасно себя чувствует после введения вакцины, это не означает, что ваша иммунная система не реагирует или вакцина против гриппа не работает.
Защитите от гриппа себя и своих близких и будьте здоровы!
Рекомендации гражданам по правильному питанию детей в школе: 5 шагов по правильному питанию детей в школе
Управление Роспотребнадзора по городу Санкт-Петербургу обращает внимание, что здоровое питание является важнейшей составляющей гармоничного роста и развития ребенка, его благополучия и безопасности.
Важно, чтобы питание не только покрывало калорийностью пищи энерготраты ребенка, но и содержало необходимое для здоровья количество витаминов и минералов. Важно чтобы дети питались не только дома, но и в школе в течение дня, чтобы им нравилось то, что они едят, а обстановка располагала к принятию пищи.
Ключевым показателем мониторинга школьного питания является удовлетворенность питанием обучающихся и родителей, контроль вкусовых предпочтений, удовлетворенность ассортиментом и качеством блюд по результатам выборочного опроса детей.
Роспотребнадзор предлагает несколько рекомендаций операторам питания, администрациям школ, родителям по организации питания в школах, которые помогут создать необходимую атмосферу в столовой и приготовить вкусные и полезные блюда, реализовать на практике принципы здорового питания.
1.Создание оптимальных условий для питания детей в образовательных организациях:
- Организация удобных и функциональных посадочных мест для каждого класса;
- Обеспечение в столовой условий для мытья рук, бесперебойную подачу холодной и горячей воды через смесители, наличие мыла и сушилок для рук;
- Соблюдение режима уборки столовой, мытья и обработки посуды;
- Обработка столов перед каждой посадкой обучающихся;
·- Аккуратная сервировка столов, наличие салфеток на столах;
- Регулярный контроль вкусовых качеств готовых блюд и продуктов, выдаваемых детям.
2. Приготовление вкусных блюд:
·- Регулярно контролируйте вкусовые качества готовых блюд и продуктов, выдаваемых детям
·- Проверяйте, что едят дети, а что нет, выясните причины плохого аппетита у детей и оперативно их проработайте.
3. Соблюдение принципов здорового питания:
- Включение в меню продуктов - источников витаминов, микроэлементов и клетчатки;
- Исключение из употребления продуктов-источников скрытой соли (колбасные изделия, мясные и рыбные консервы, консервированные овощи и соленья); продукты с усилителями вкуса и красителями;
·- Исключение из меню продуктов и блюд, которые являются источником легкоусвояемых углеводов (конфеты, шоколад, вафли, печенье и иные кондитерские изделия), формируйте привычку употребления умеренно сладких блюд
·- Участие в контроле качества и безопасности продуктов, поступающих на пищеблок, недопущение поступления в столовую фальсифицированной и (или) обезличенной продукции, продукции с истекшим сроком годности, нарушениями условий хранения.
4. Контроль за температурой подачи блюд:
·- Горячие блюда должны быть горячими не только на раздаче, но и к моменту их употребления ребенком;
- Регулярный контроль температуры блюд с использованием анкетирования детей и выборочной органолептической оценки горячих блюд, отбирая пробу со стола ребенка.
·- Не допускайте, чтобы дети питались остывшими блюдами.
5. Правильное информирование:
·- Информирование детей и родителей о ключевых принципах здорового питания,
·- Размещение и регулярное обновление содержания информационного стенда для детей и родителей, на сайте общеобразовательной организации о принципах здорового питания, здоровом пищевом поведении, значимости здорового питания в профилактике различных заболеваний;
·- Проведение тематических родительских собраний, классных часов, викторин, иных игровых и познавательных форм коммуникаций детей, родителей и педагогов о принципах здорового питания.

Рекомендации по профилактике острых кишечных инфекций
О чем нужно помнить в первую очередь.
В ЧЕМ опасность?
Острые кишечные инфекции (ОКИ) – это инфекционные заболевания желудочно-кишечного тракта. Возбудителями ОКИ могут быть различные бактерии или вирусы, которые попадают в организм человека через рот вместе с недоброкачественной водой, пищей или через грязные руки. Кишечные инфекции опасны стремительным развитием обезвоживания, приводящим к тяжелым осложнениям, в том числе к смертельному исходу (инфекционно-токсический шок, почечная недостаточность и др.). ОКИ чаще всего болеют в теплое время года.
КАК защититься?
-Тщательно соблюдать гигиену рук.
-Вакцинироваться от кишечных инфекций.
-Пить безопасную воду – кипяченую или бутилированную.
-Тщательно мыть овощи, фрукты, зелень и ягоды.
-Правильно проводить термическую обработку продуктов (мяса, яиц, рыбы и др.), а также соблюдать сроки и правила хранения пищи.
-Покупать продукты только в установленных местах торговли.
-Соблюдать чистоту на собственной кухне. Обращать внимание на порядок и чистоту в точках общественного питания.
-Купаться только в разрешенных водоемах. При купании в бассейнах и водоемах не допускать попадания в рот и заглатывания воды.
ЧТО делать в случае заболевания?
Срочно обратиться за медицинской помощью, чтобы получить грамотное лечение и избежать опасных осложнений.Изолировать больного, выделить ему отдельное полотенце и посуду. При уходе за инфицированным соблюдать гигиену: часто мыть руки с мылом, регулярно проводить дома влажную уборку и проветривание, а при необходимости дезинфекцию. Это позволит снизить риск передачи инфекции здоровым членам семьи.

Роспотребнадзор рекомендует, как выбрать арбузы и дыни
В связи с сезоном продаж бахчевых культур Управление Роспотребнадзора по городу Санкт-Петербургу рекомендует придерживаться нескольких простых правил при выборе арбузов и дынь.
Реализация бахчевых вдоль автодорог, из необорудованных торговых мест запрещена, поэтому следует помнить, что в таких местах продаются арбузы и дыни, не прошедшие необходимую санитарную экспертизу, кроме того - арбузы могут впитывать в себя тяжелые металлы, содержащиеся в выхлопных газах автомобилей.
На санкционированном месте реализации бахчевых культур в наличии должны быть сопроводительные документы, подтверждающие качество и безопасность бахчевых культур (декларация о соответствии); у продавца должна быть на рабочем месте информация о юридическом лице, реализующем арбузы, вывеска с указанием времени работы, весы, продажа бахчевых культур осуществляется при наличии ценников с информацией о наименовании товара и его стоимости.
Потребитель вправе потребовать у продавца документы на продукцию. Продавцы (владельцы) организаций мелкорозничной сети должны соблюдать все общие гигиенические требования: содержание организации торговли и прилегающей территории в чистоте, своевременный вывоз мусора и пищевых отходов. Продавцы обязаны иметь личные медицинские книжки, проходить в установленном порядке медицинские осмотры и гигиеническую подготовку, работать в чистой санитарной одежде, соблюдать правила личной гигиены.
По правилам место торговли должно быть огорожено и находиться под навесом, арбузы должны быть накрыты тентом, должны храниться на специальных стеллажах, а не на земле навалом, в конце рабочего дня их должны убирать с улицы. Вырезать кусочек на пробу или разрезать арбуз на части строго запрещено - в месте разреза очень быстро размножаются вредные микроорганизмы.
Хороший, зрелый арбуз крупный, имеет целостный покров, цвет корки яркий и контрастный, светлое пятно на боку, которое отлежал арбуз, должно быть максимально желтым, даже оранжевым. Спелый арбуз обязательно покрыт твердой блестящей коркой, если ноготь легко протыкает арбузную кожу - значит, арбуз незрелый. Усик и плодоножка у зрелого арбуза сухие. При ударе ладонью зрелый арбуз вибрирует, при ударе согнутым пальцем издаёт умеренно звонкий звук, при сжатии вдоль продольной оси - слабый хруст. Мякоть красная различных оттенков, семена вызревшие, чёрного или коричневого цвета. Консистенция мякоти плодов сочная, нежная, без ослизнений, сладкая на вкус.
Не стоит выбирать ни самый крупный, ни самый маленький среди арбузов: ягоды одной степени зрелости не слишком отличаются размерами. В любом случае вам поможет чувство меры, - лучше всего выбирать арбузы среднего размера. Перед тем, как разрезать плоды, не забывайте тщательно их вымыть теплой водой с мылом, т.к. частички почвы, пыли, микроорганизмы, находящиеся на кожуре, попав внутрь плода, очень быстро размножаются, что может привести к кишечной инфекции. Разрезанные арбузы и дыни храните только в холодильнике. Если после разреза обнаружится, что купленный вами арбуз имеет кислый запах, то ни в коем случае нельзя его есть – в нем уже начались процессы микробиологической порчи – и можно получить пищевое отравление.
Достоверно определить наличие нитратов можно только лабораторным методом, но следует обратить внимание на следующие моменты. Цвет мякоти «плохого» арбуза интенсивно ярко-красный с небольшим фиолетовым оттенком; волокна, идущие от сердцевины к корочке, не белые, как положено, а со всеми оттенками желтого; у «неправильного» арбуза поверхность среза гладкая, глянцевая, тогда как в норме она должна искриться крупинками.
Арбуз - ценный продукт, содержит много легкоусвояемых сахаров (фруктозы) и фолиевой кислоты, богат микроэлементами, такими как магний, калий и природным антиоксидантом - ликопеном, обладающим противоопухолевым действием. Арбуз - исключительное мочегонное средство, снимающее отеки. В этом качестве используется при заболеваниях почек, печени, сердца и сосудов, а также цистите.
Помните – основные вредные вещества, если они в арбузе есть, находятся около корки.
Дыни, как и арбузы, выбирают по тем же правилам, но есть и небольшие различия. У дыни противоположная сторона от хвостика должна быть чуть мягкой, если твердая, то это признак того, что дыня незрелая. Если щелкнуть по дыне, звук должен быть глухим. От дыни обязательно должен исходить аромат, если его нет, этот плод покупать не стоит.
Кроме того, необходимо помнить, что арбузы и дыни содержат много клетчатки и сахара и употреблять их маленьким детям и людям с заболеванием желудочно-кишечного тракта и поджелудочной железы надо с осторожностью и в небольших количествах – не более 100 грамм за один прием пищи.

Семь главных вопросов о диагностике и профилактике ВИЧ-инфекции
1. Какие методы используют для диагностики ВИЧ-инфекции?
– Определить по внешнему виду, заражен ли человек ВИЧ, невозможно. Для этого нужно пройти тестирование на ВИЧ. В Российской Федерации такое тестирование проводится по четко утвержденному алгоритму. Окончательно установить заражение можно только проведя комплексное исследование на ВИЧ разными методами.
Стандартным методом лабораторной диагностики ВИЧ-инфекции служит определение антител и антигена ВИЧ с помощью диагностических тестов. Этот метод применяется для скрининга, то есть массового обследования среди населения. Исследование общедоступно в нашей стране – только в прошлом 2023 году было сделано почти 49 млн тестов на ВИЧ среди россиян и 3 млн среди иностранных граждан. Кровь для этого теста можно сдать практически в любой медицинской организации в России – от районных поликлиник до специализированных центров по профилактике и борьбе со СПИД. Исследование проводится в медицинских лабораториях с помощью иммуноферментного и иммунохемилюминесцентного анализа (их кратко называют ИФА и ИХЛА). В случае если лаборатория получает положительные результаты скринингового исследования, она обязана направить образец на подтверждение в референс-лабораторию, где проводят более сложные исследования (иммунный, линейный блот, выявление РНК, ДНК ВИЧ молекулярно-биологическими методами). Доступны также экспресс-тесты для обследования на ВИЧ по крови или по слюне. В прошлом году в России было проведено 2,7 млн исследований на ВИЧ с применением простых/быстрых тестов.
Помните, что положительный результат экспресс-теста или скринингового теста – это еще не диагноз ВИЧ-инфекции. Нужно немедленно обратиться в Центр СПИД, где врачи обязательно проведут более сложные и точные исследования. А если ВИЧ-инфекция действительно подтвердится, то человеку проведут дополнительное обследование и назначат лечение. Диагностический алгоритм очень надежен, однако важно помнить, что современный уровень развития лабораторной диагностики не позволяет выявить заболевание сразу после заражения.
2. Через сколько времени после заражения можно диагностировать вирус?
– Присутствие ВИЧ не всегда удается выявить в первые недели и даже месяцы с момента заражения, поскольку антитела к вирусу, которые мы выявляем при тестировании на ВИЧ, вырабатываются через три-четыре недели после инфицирования, а у некоторых людей даже дольше. Мы называем этот период «серонегативное окно». Со второй недели после заражения специальные тесты (например, ПЦР) могут выявлять непосредственно генетический материал вируса – РНК, ДНК ВИЧ, однако эти тесты не используются для массовой диагностики и тоже нуждаются в подтверждении. Через три месяца после рискованного контакта отрицательный результат исследования на антитела к ВИЧ считается надежным, а через шесть месяцев не вызывает никаких сомнений.
3. Может ли человек без теста заподозрить, что у него ВИЧ?
– ВИЧ-инфекция не имеет явных симптомов, которые были бы характерны только для нее. Это медленно развивающееся заболевание, вирус может находиться в организме до 10 лет, а иногда и более, прежде чем человек почувствует какие-либо симптомы заболевания. Когда человек начинает часто болеть, то, конечно, ВИЧ-инфекция может быть одной из причин такого состояния, поэтому во всех таких случаях обследоваться на ВИЧ будет небесполезно, хотя бы для того, чтобы исключить ВИЧ-инфекцию. Человек может заподозрить, что у него ВИЧ, прежде всего если он имел риски заражения.
Существует три пути передачи ВИЧ-инфекции: половой путь (при сексуальных контактах), передача от инфицированной ВИЧ матери ее ребенку, а также передача с зараженной ВИЧ кровью при ее попадании во внутренние среды организма, например, при переливании крови или с загрязненными такой кровью инструментами, чаще всего иглами и шприцами. Самый частый путь заражения ВИЧ – при половых контактах. Чем больше у человека было половых партнеров, тем риск выше. Еще большему риску заражения подвергаются люди, употребляющие наркотики. Самый минимальный риск заражения имеют люди, которые никогда не жили половой жизнью и не потребляли наркотиков, но, к сожалению, встречаются и отдельные случаи заражения ВИЧ из-за нарушений при оказании медицинской помощи. Часто люди забывают о своих рисках заражения ВИЧ или недооценивают степень этих рисков. Поэтому мы рекомендуем всем россиянам регулярно проходить тестирование на ВИЧ. Это совсем не сложно, но может спасти здоровье и жизни людей. Для всех подойдет тестирование один раз в год. А людям, которые продолжают подвергать себя риску заражения, например, часто меняют половых партнеров, нужно обследоваться как можно чаще и лучше всего вместе с партнерами. Чем раньше будет поставлен диагноз, тем скорее начнется лечение и меньше будет передаваться ВИЧ-инфекция.
4. Если был контакт с зараженным человеком, обязательно ли произойдет инфицирование?
– Нет. Имеет значение, какой конкретно контакт имел человек. Например, заразиться при бытовом общении невозможно. А от заражения половым путем надежно защищает презерватив, если он не был поврежден и был правильно использован. Если инфицированный ВИЧ человек принимает лекарства, которые полностью подавляют размножение ВИЧ (антиретровирусную терапию), то это сильно снижает вероятность заражения от такого полового партнера. В исследованиях было показано, что риск передачи ВИЧ половым путем от инфицированного партнера с подавленной (неопределяемой) вирусной нагрузкой здоровому партнеру отсутствует. Но важно понимать, что лекарственные препараты не подавляют вирусную нагрузку сразу после начала лечения и навсегда. При нарушении схемы лечения возможно повышение вирусной нагрузки и развитие лекарственной устойчивости ВИЧ. При соблюдении рекомендаций врачей и приеме антиретровирусной терапии 99% беременных ВИЧ-положительных женщин рожают здоровых детей. Доказана эффективность доконтактной и постконтактной профилактики ВИЧ-инфекции, то есть приема лекарств, подавляющих вирус до или после опасного контакта. Кроме того, у незначительного числа людей имеется индивидуальная невосприимчивость к ВИЧ. Причиной этого могут быть генетические особенности человека, например особый вариант гена CCR5.
5. Правда ли, что если лечение начать в ближайшее время после вероятного контакта с ВИЧ, то заражение можно предотвратить?
– В экстренных случаях после рискованного контакта с зараженным ВИЧ человеком можно использовать постконтактную профилактику. Это месячный курс приема антиретровирусных препаратов – тех же, которые используются для лечения больных. При быстром начале постконтактной профилактики (в течение первых суток, но не позднее 72 часов после контакта с ВИЧ) есть высокие шансы избежать инфицирования. В случае если вы уверены, что у вас имелся высокий риск заражения ВИЧ-инфекцией при аварийной или экстренной ситуации, необходимо обратиться в Центр СПИД, пройти экспресс-тестирование на ВИЧ и как можно быстрее начать прием профилактического курса антиретровирусных препаратов.
6. Какие методы профилактики эффективны?
– Вакцины, предохраняющие от заражения ВИЧ, в настоящий момент отсутствуют, заболевание остается неизлечимым, поэтому считают, что ранняя диагностика, своевременное выявление больных и немедленное назначение им лечения, останавливающего размножение ВИЧ, являются основным способом взять инфекцию под контроль. Однако пандемия ВИЧ-инфекции продолжает развиваться, несмотря на то что уже 29,8 млн человек во всем мире получали антиретровирусную терапию в 2022 году. Поэтому в последнее время очень большое значение придают другим профилактическим мерам, включая обучающие программы по ВИЧ-инфекции для разных возрастных и поведенческих групп населения, рекомендации по использованию презервативов, обследованию и лечению инфекций, передаваемых половым путем, специальные профилактические программы для уязвимых групп населения, доконтактную и постконтактную химиопрофилактику заражения ВИЧ для неинфицированных.
Получены данные о высокой эффективности программ профилактики передачи ВИЧ от матери к ребенку в Российской Федерации. Риск вертикальной передачи ВИЧ-инфекции удалось снизить до 1% в 2023 году благодаря высокой доле ВИЧ-инфицированных беременных, поступающих на роды с подавленной вирусной нагрузкой ВИЧ. В реальной жизни для основной части населения самым эффективным методом личной профилактики ВИЧ может быть сокращение числа половых партнеров, постоянное использование презервативов и регулярное тестирование на ВИЧ, желательно вместе с партнером. Если у кого-то из партнеров при тестировании будет выявлен ВИЧ, нужно обратиться в Центр СПИД и начать лечение ВИЧ-инфекции. Это сохранит жизнь больному человеку и снизит риск заражения для здорового.
7. Какие новые методы диагностики существуют? Что они позволяют выяснить?
– Диагностические методы постоянно совершенствуются. Создана отечественная промышленная база по производству ряда диагностических средств с полным циклом производства в России. Растет популярность экспресс-тестов для обследования на ВИЧ (они могут применяться даже для самотестирования), а также мобильных приборов для тестирования на вирусную нагрузку ВИЧ и иммунный статус, которые позволяют расширить охват тестированием среди труднодоступных групп населения. Значительный прогресс наблюдается в области молекулярной диагностики ВИЧ-инфекции и ВИЧ-ассоциированных инфекций, спектр и качество диагностических тест-систем растет. Молекулярно-биологические и биоинформатические методы значительно обогатили эпидемиологический надзор за ВИЧ-инфекцией. В России в последние годы разработана методика количественной оценки резервуаров ВИЧ в организме больного. Ее использование позволяет сделать прогноз дальнейшего течения заболевания у конкретных больных, а также получить базовые медицинские знания, необходимые для разработки методов излечения заболевания. Совершенствуются подходы к выявлению лекарственной устойчивости ВИЧ, а методы секвенирования генома ВИЧ нашли применение при проведении эпидемиологических расследований по случаям ВИЧ-инфекции. В последние годы изучение особенностей распространения инфекции ведется в том числе с помощью анализа кластеров передачи ВИЧ. Но все эти новые методы диагностики больше интересуют ученых и медицинских работников, а для обычных граждан наибольшую пользу может принести обследование на ВИЧ стандартными методами.
Ссылка на ролик по ВИЧ: https://disk.yandex.ru/i/Bxgimw0PjE7JXQ

ВЫСОКОПАТОГЕННЫЙ ГРИПП ПТИЦ - острая инфекционная, особо опасная болезнь, передаваемая человеку от животных, возбудителем которой является вирус типа А.
К гриппу восприимчивы все виды птиц, в т. ч. куры, индейки, утки, фазаны, цесарки, перепела, глухари, аисты, чайки и практически все другие виды синантропных (голуби, воробьи, вороны, чайки, утки, галки и пр.), диких, экзотических и декоративных птиц, а также свиньи, лошади, хорьки, мыши, кошки, собаки, иные позвоночные и человек.
Грипп птиц не вызывает массового заболевания диких птиц и протекает у них бессимптомно, однако среди домашних птиц может вызывать тяжелое заболевание и гибель.
Источником заражения являются больные птицы, выделяющие вирус с истечениями из носа и рта, экскрементами, яйцом, а также переболевшие птицы (срок вирусоносительства 2 месяца).
Данное заболевание характеризуется потенциально высокой опасностью возбудителя для человека.
Основным источником вируса в природе являются водоплавающие птицы, которые переносят вирус в кишечнике и выделяют его в окружающую среду со слюной и пометом.
У диких уток вирус гриппа размножается главным образом в клетках, выстилающих желудочный тракт, при этом никаких видимых признаков заболевания у самих птиц вирус не вызывает и в высоких концентрациях выделяется в окружающую среду.
За период с начала 2023 года на территориях 14 субъектов Российской Федерации зарегистрировано 29 случаев возникновения высокопатогенного гриппа птиц, в том числе 7 – среди домашней птицы и 22 – среди дикой птицы.
Особо тревожит стремительное распространение в мае 2023 года высокопатогенного гриппа птиц в популяции чаек. В течение краткого периода с 3 по 17 мая 2023 года в России зарегистрировано более 20 случаев обнаружения трупов чаек, павших от высокопатогенного гриппа птиц, в том числе на территориях Удмуртской Республики (5 случаев в 5 муниципальных образованиях), Республики Марий Эл (4 случая в 3 муниципальных образованиях), Кировской области (9 случаев в 6 муниципальных образованиях), Смоленской области (1 случай), Новгородской области (1 случай), в г. Москве (1 случай) и др. Во всех случаях в регионах Российской Федерации введены ограничительные мероприятия (карантин) по высокопатогенному гриппу птиц.
Владельцам птицы рекомендуется не допускать:
- контакта домашней птицы с дикими и синантропными птицами, в том числе отлов дикой водоплавающей птицы для содержания в личных подсобных хозяйствах;
- потрошение охотничьих трофеев дичи на территории дворов и скармливание отходов домашней птице;
- посторонних лиц в места содержания домашней птицы;
- употребление в пищу и скармливание животным подозрительной в заболевании птицы.
Владельцам птицы необходимо обеспечить следующее:
- информировать государственную ветеринарную службу района о наличии птицы в личных подсобных хозяйствах с целью проведения необходимых профилактических мероприятий у имеющегося поголовья.
- не допускать поение и купание птиц в открытых водоемах, где останавливается дикая птица;
- содержать птиц в условиях, исключающих контакт с дикими и синантропными птицами (безвыгульное содержание, ограждения из сетки, оборудование навесов, отпугивание и т.п.), особенно в период осенних и весенних перелетов птицы;
- приобретать молодняк птицы и инкубационное яйцо, а также корма для птиц, из благополучных источников, воздерживаться от приобретения живой птицы на рынках и в местах несанкционированной торговли и от случайных лиц;
- позаботиться об изолированном хранении кормов в закрытом помещении или закрытых емкостях таким образом, чтобы исключить его контаминацию секретами и экскрементами диких и синантропных птиц;
- позаботиться об изолированном хранении инвентаря по уходу за домашними птицами и спецодеждой, содержать их в чистоте;
- проводить своевременную уборку дворовых территорий и загонов от мусора и продуктов жизнедеятельности птиц, складировать помет в гидроизоляционные емкости или траншеи;
- кормление птиц осуществлять в помещении в целях недопущения россыпи кормов на выгуле и привлечении диких птиц;
- раздельно содержать разные виды птиц (кур содержать отдельно от водоплавающих птиц);
- использовать пух и перо для бытовых целей только после тепловой обработки;
- иметь запас дезинфицирующих средств и проводить дезинфекцию инвентаря и птичников после их полной очистки;
- обеззараживание помета и подстилки путем сжигания или биотермическим методом (путем выдерживания в закрытых земляных траншеях с гидроизоляционным слоем в течение 6 месяцев);
- при первых признаках заболевания, аномального поведения птиц (отказ от корма и воды; взъерошенность оперения; опухание головы; изменение цвета гребня, бородок и конечностей; нарушение координации движения; тремор; неестественная поза; помутнение роговицы глаз у водоплавающих птиц и др.) и случаях внезапного массового падежа птицы немедленно обратиться в ближайшие учреждения государственной ветеринарной службы для выявления причин заболевания птицы и недопущения эпизоотии.
В целях личной безопасности граждан необходимо соблюдать правила личной гигиены: уход за птицей осуществлять в спецодежде, потрошение птицы производить в перчатках и т.п.
В период угрозы гриппа птиц:
Для предотвращения заражения птицы гриппом в индивидуальных хозяйствах граждан необходимо строго соблюдать меры профилактики гриппа птиц, описанные выше.
1. Установить на подворьях пугала, трещотки и другие средства для отпугивания диких птиц.
2. В это время не рекомендуется покупать живую птицу и пополнять поголовье птицы.
3. Ухаживать за птицей, проводить уборку помещений и территории необходимо в выделенной для этих целей рабочей одежде (халат, передник, рукавицы, резиновая обувь). Во время уборки не следует пить, принимать пищу, курить.
4. Вся рабочая одежда перед стиркой должна подвергаться дезинфекции путем замачивания в 3% растворе хлорамина Б в течение 30 минут или кипячения в 2% растворе соды кальцинированной.
5. При обнаружении трупов птиц или выявлении больной птицы на улице либо в личных хозяйствах граждан в целях проведения необходимых мероприятий по исследованию их на грипп птиц необходимо незамедлительно сообщить в государственную ветеринарную службу района по месту обнаружения трупа или содержания птицы (подразделения государственной ветеринарной службы).
Контактная информация отдела внутреннего ветеринарного надзора Северо-Западного межрегионального управления Федеральной службы по ветеринарному и фитосанитарному надзору по вопросам профилактики и мерам борьбы с высокопатогенным гриппом птиц – 8(812) 320-27-05 (Санкт-Петербург, Ленинградская область), 8(8112) 33-12-20 (Псковская область), 8(8162) 63-52-80 (Новгородская область), 8(8172) 72-04-98 (Вологодская область).Северо-Западное межрегиональное управление Федеральной службы по ветеринарному и фитосанитарному надзору (далее – Управление) информирует Вас о возрастании рисков ухудшения эпизоотической ситуации по высокопатогенному гриппу птиц на территории Российской Федерации.
Рекомендации по применению СИЗ


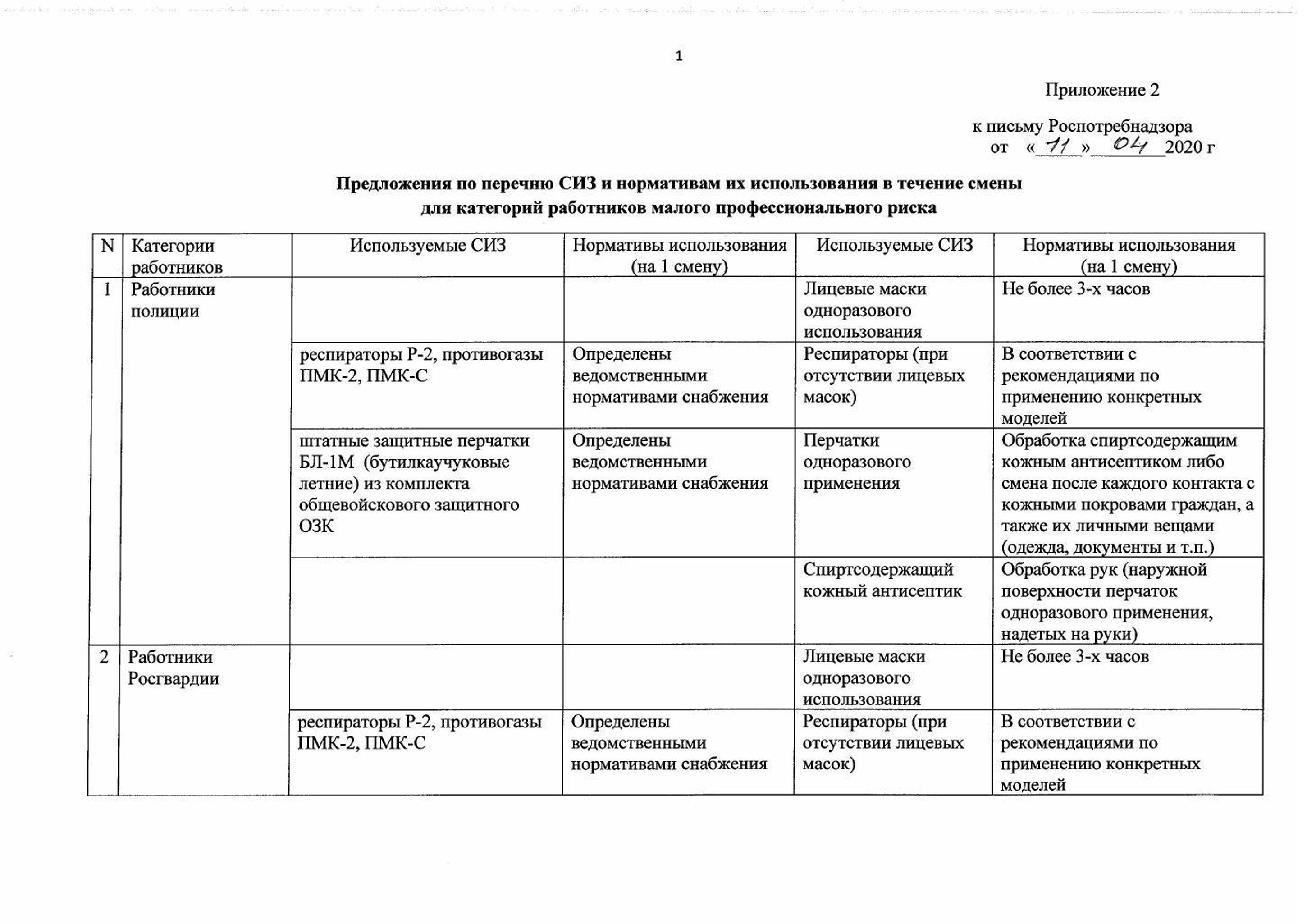
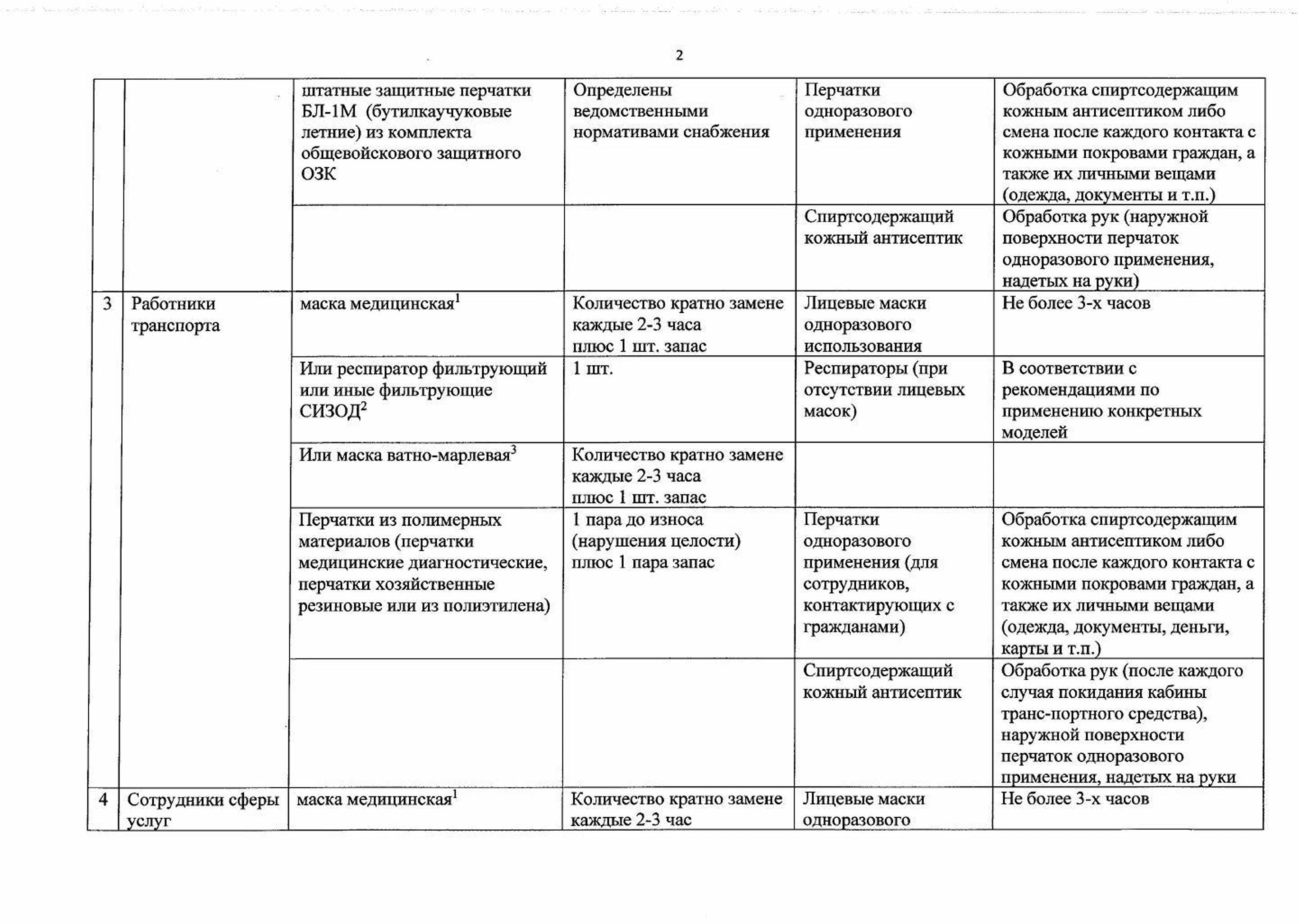
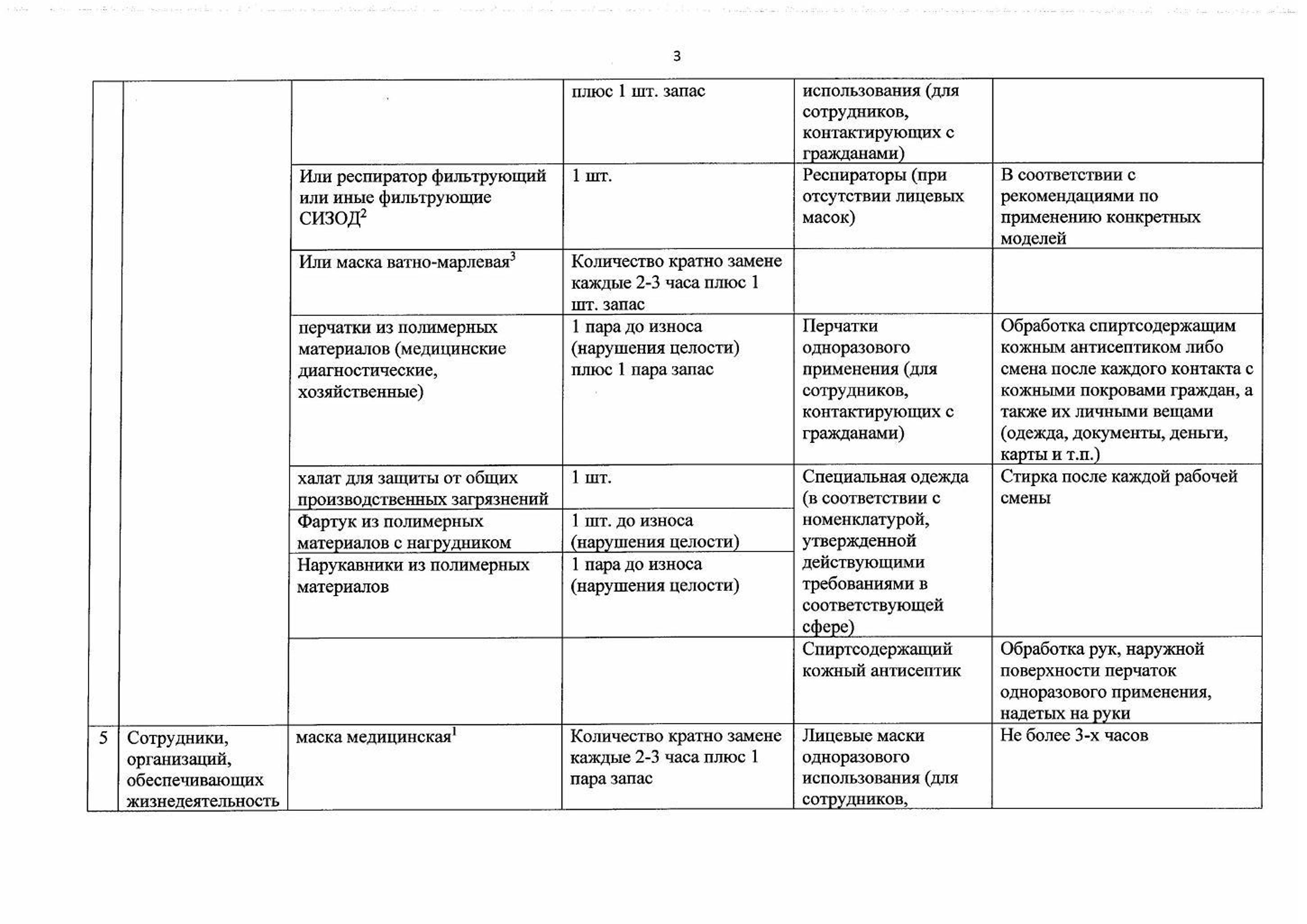
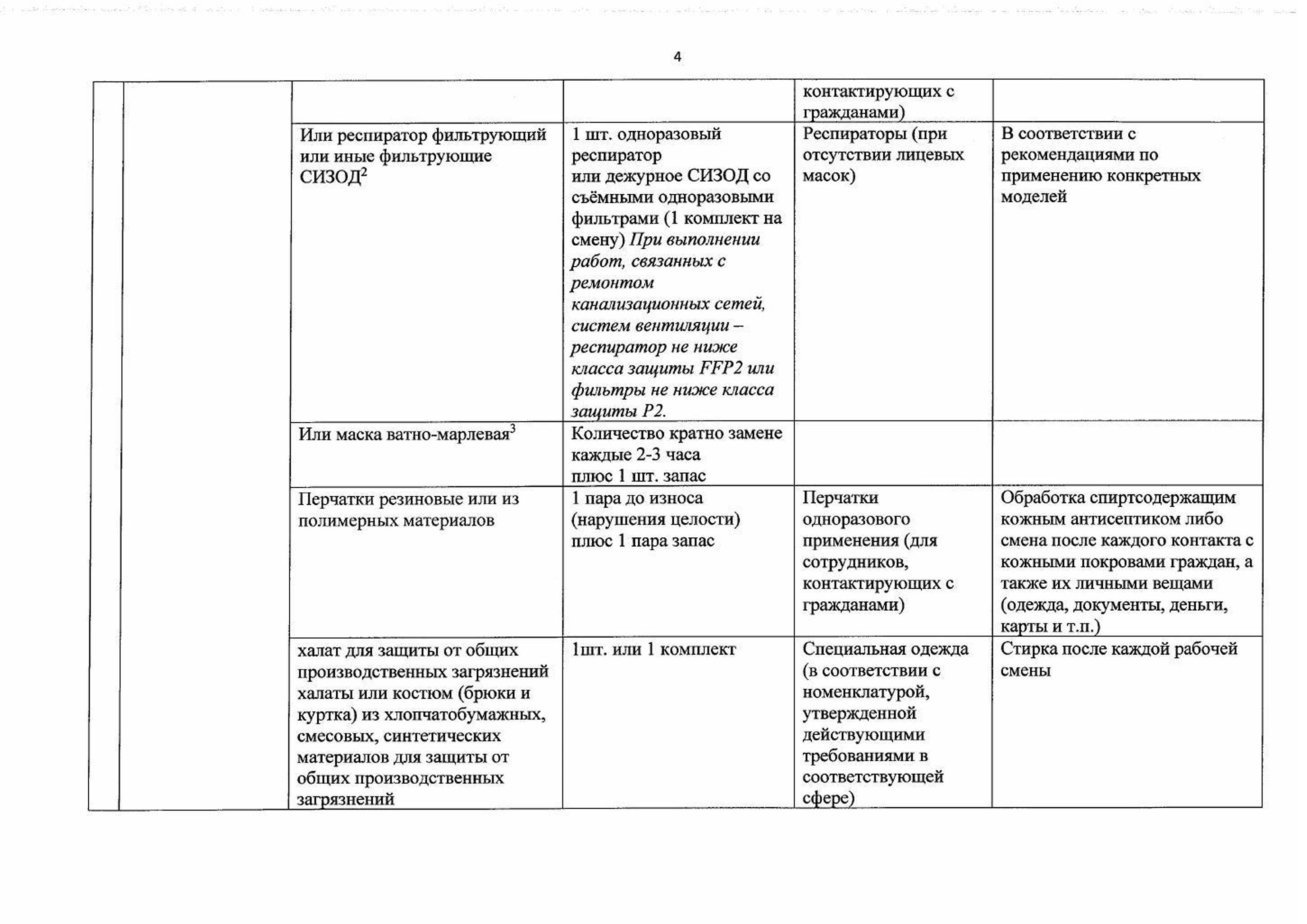
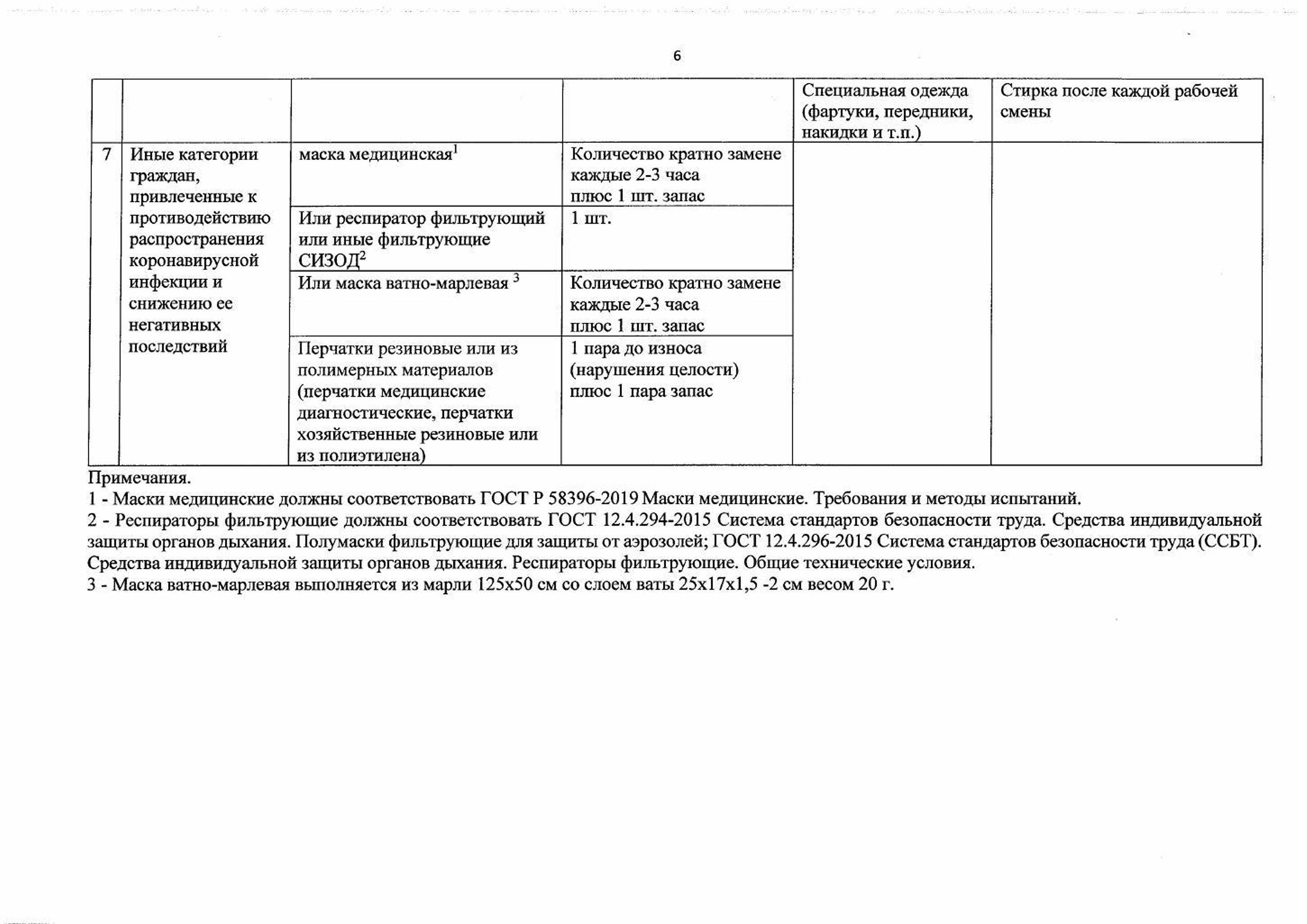


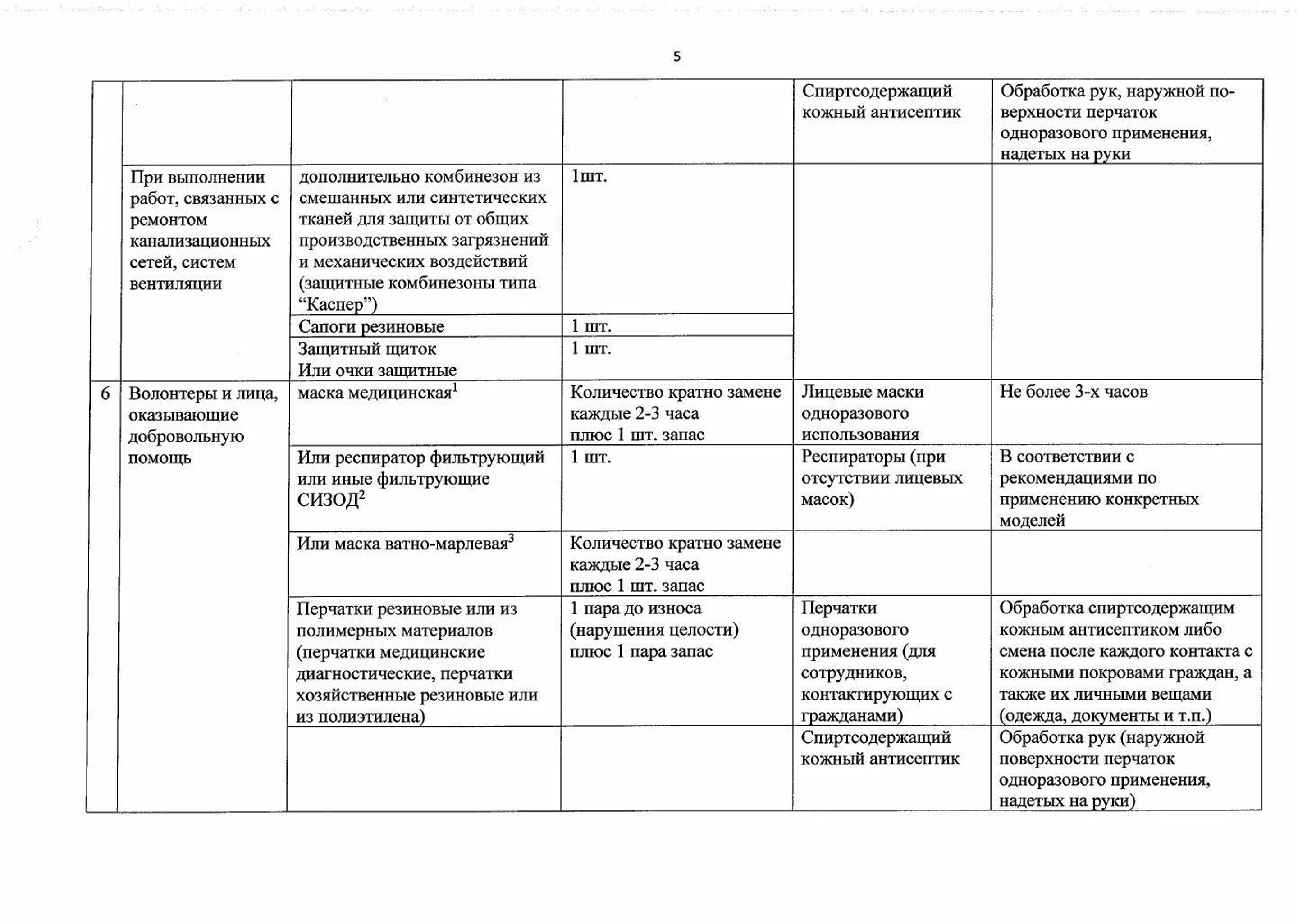

Памятка для населения
ГРИПП ПТИЦ (Avian Influenza)
Что такое птичий (куриный) грипп
ГРИПП ПТИЦ – острая инфекционная, особоопасная болезнь, передаваемая человеку от животных, возбудителем которой является вирус типа А.
К гриппу восприимчивы все виды птиц, в т. ч. куры, индейки, утки, фазаны, цесарки, перепела, глухари, аисты, чайки и практически все другие виды синантропных (голуби, воробьи, вороны, чайки, утки, галки и пр.), диких, экзотических и декоративных птиц, а также свиньи, лошади, хорьки, мыши, кошки, собаки, иные позвоночные и человек.
Грипп птиц не вызывает массового заболевания диких птиц и протекает у них бессимптомно, однако среди домашних птиц может вызывать тяжелое заболевание и гибель. Данное заболевание характеризуется потенциально высокой опасностью возбудителя для человека.
Источники вирусов гриппа птиц в природе
Основным источником вируса в природе являются водоплавающие птицы, которые переносят вирус в кишечнике и выделяют его в окружающую среду со слюной и пометом. У диких уток вирус гриппа размножается главным образом в клетках, выстилающих желудочный тракт, при этом никаких видимых признаков заболевания у самих птиц вирус не вызывает и в высоких концентрациях выделяется в окружающую среду. Бессимптомное течение гриппа у уток и болотных птиц, может являться результатом адаптации к данному хозяину на протяжении нескольких сотен лет. Таким образом, создается резервуар, обеспечивающий вирусам гриппа биологическое "бессмертие".
Пути заражения гриппом птиц
Заражение человека и домашней птицы происходит при тесном контакте с инфицированной и мертвой дикой или домашней птицей. В ряде случаев возможно заражение человека при употреблении в пищу мяса и яиц больных птиц без достаточной термической обработки.
Выделения зараженных птиц, попадая на растения, в воздух, в воду, могут заразить человека и здоровую птицу через воду при питье и купании, а так же воздушно-капельным, воздушно-пылевым путем, и через грязные руки.
Симптомы гриппа птиц у домашних птиц
Инфекция среди домашней птицы может быть бессимптомной или вызывать уменьшение яйценоскости и заболевания дыхательной системы, а так же протекать в молниеносной форме, вызывая быструю гибель птицы от системного поражения без каких-либо предварительных симптомов (высокопатогенный грипп птиц). У заболевших диких и домашних птиц отмечаются необычное поведение, дискоординация движений, отсутствие реакции на внешние раздражители и угнетенное состояние. Отмечается опухание и почернение гребня и синюшность сережек, отечность подкожной сетчатки шеи и головы, гибель птицы в течение 24-72 часов.
От заражения до первых признаков заболевания может пройти от нескольких часов до 5 дней. Заболевание гриппом птиц начинается остро с озноба, повышения температуры до 38°С и выше, мышечных и головных болей, болей в горле. Возможен водянистый жидкий стул, многократная рвота. Через 2-3 дня появляется затрудненное дыхание, влажный кашель, часто с примесью крови. Опасен такой вирус тем, что он очень быстро может привести к пневмонии, а, кроме того, может давать тяжелые осложнения на сердце и почки, поражает головной мозг.
Профилактика осуществляется владельцами птицы комплексно, включает мероприятия организационно-хозяйственного характера:
1. Соблюдение владельцами и/или лицами, осуществляющими уход, содержание, разведение и реализацию птицы, санитарно-гигиенических, ветеринарно-санитарных правил и норм, в частности:
1.1. Информировать государственную ветеринарную службу района о наличии птицы в личных подсобных хозяйствах с целью проведения необходимых профилактических мероприятий у имеющегося поголовья.
1.2. Не допускать выгула (выхода) домашней птицы за пределами дворовой территории, исключить контакт домашней птицы с дикими птицами, особенно водоплавающими.
1.3. Осуществлять куплю-продажу домашней и декоративной птицы в местах санкционированной торговли только при наличии ветеринарных сопроводительных документов.
1.4. Содержать территории и строения для содержания животных и птицы в полной чистоте, проводить тщательную очистку и дезинфекцию всех помещений и территории: периодически (2-3 раза в неделю) обрабатывать предварительно очищенное помещение и инвентарь (совки, метлы, бадьи) 3-х процентным горячим раствором каустической соды или 3% раствором хлорной извести (хлорамина). После дезинфекции птичника насест и гнезда необходимо побелить дважды (с часовым интервалом) свежегашеной известью.
1.5. Обеспечить засечивание окон и дверей, исключающее возможность попадания дикой и синантропной птицы в помещения для хранения кормов и содержания птицы.
1.6. Хранить корма для домашней и декоративной птицы в плотно закрытых водонепроницаемых емкостях, недоступных для контакта с дикой птицей. Пищевые отходы перед скармливанием необходимо прокипятить.
2. Убой домашней птицы, предназначенной для реализации в торговле, должен осуществляться на специализированных предприятиях.
В период угрозы гриппа птиц:
1. Для предотвращения заражения птицы гриппом в индивидуальных хозяйствах граждан необходимо всех домашних птиц перевести на закрытое содержание.
2. Установить на подворьях пугала, трещотки и другие средства для отпугивания диких птиц.
3. В это время не рекомендуется покупать живую птицу и пополнять поголовье птицы.
4. Ухаживать за птицей, проводить уборку помещений и территории необходимо в выделенной для этого рабочей одежде (халат, передник, рукавицы, резиновая обувь). Во время уборки не следует пить, принимать пищу, курить.
5. Периодически (2-3 раза в неделю) проводить дезинфекцию предварительно очищенных помещений и инвентаря (совки, метлы, бадьи) 3-х процентным горячим раствором каустической соды или 3% раствором хлорной извести (хлорамина).
6. После дезинфекции птичника насест и гнезда необходимо побелить дважды (с часовым интервалом) свежегашеной известью.
7. Вся рабочая одежда должна подвергаться дезинфекции (замачивание в 3% растворе хлорамина Б в течение 30 минут, кипячение в 2% растворе соды кальцинированной) и последующей стирке.
8. При обнаружении трупов птицы или выявлении больной птицы на улице, в личных хозяйствах граждан необходимо незамедлительно сообщить в государственную ветеринарную службу района по месту обнаружения или содержания птицы в целях проведения необходимых мероприятий по исследованию птицы на грипп.
Профилактика гриппа птиц у людей:
1. Соблюдать правила личной гигиены, в том числе не хранить совместно с продуктами, которые не будут подвергаться тепловой обработке (хлеб, сыр, колбаса, кондитерские изделия и т.д.) приобретенное сырое мясо птицы и яйца.
2. Избегать контакта с подозрительной в заболевании или мертвой птицей.
3. Ухаживать за домашней птицей в выделенной для этого рабочей одежде (халат, передник, рукавицы, резиновая обувь). В период контакта с птицей (кормление, уборка помещений и пр.) не следует пить, принимать пищу, курить.
4. Приобретать для питания мясо птицы и яйцо в местах санкционированной торговли только при наличии ветеринарных сопроводительных документов.
5.Употреблять в пищу мясо птицы и яйцо после термической обработки: яйцо варить не менее 10 минут, мясо – не менее 30 минут при температуре 100°С.
6. Исключить контакт с водоплавающими и синантропными птицами (голуби, воробьи, вороны, чайки, утки, галки и пр.).
По вопросам регистрации поголовья, а также при подозрении заболевания, просим обращаться в государственную ветеринарную службу Кировского, Красносельского и Петродворцового районов Санкт-Петербурга: 252-79-25, 922-41-53.


Нет времени болеть
По данным Федеральной Службы Государственной Статистики за 2017 год, инфекционные и паразитарные болезни стали причиной смерти 32123i человек. Конечно, это не те цифры, которые регистрировались в Европе во время эпидемий чумы, холеры или оспы, и произошло это во многом из-за массовой вакцинации населения. Например, кампания по вакцинации против оспы, охватившая весь мир, позволила Всемирной Организации Здравоохранения (ВОЗ) в 1978 году заявить о ликвидации этого вируса – он остался только в специализированных лабораториях.
Для чего нужны прививки?
Прививка, или вакцинация – самый надежный и практически единственный способ предотвратить инфекционное заболевание или ослабить его течение. Вакцина содержит живые, инактивированные или синтетические микроорганизмы и их производные, которые стимулируют выработку иммуногенов – специфических антител, «обученных» бороться с конкретным вирусом или бактерией. При настоящем заражении той или иной инфекцией в организм попадают «дикие» микроорганизмы, которые на протяжении инкубационного периода бесконтрольно размножаются и вызывают ярко выраженные симптомы болезни. В вакцине же содержатся ослабленные или убитые инфекционные агенты, и иммунитет получает возможность потренироваться и выработать специфическую защиту. После этого попадание «дикой» инфекции в организм вызывает значительно более быструю реакцию иммунной системы, и болезнетворные микроорганизмы уничтожаются, не успев размножиться в необходимых для развития болезни количествах.
Насколько велика вероятность заболеть через какое-то время после прививки?
Разумеется, вакцинация не может дать стопроцентной защиты, она лишь вырабатывает специфический отклик иммунной системы на соответствующую инфекцию. Тем не менее, многочисленные клинические наблюдения подтверждают, что вакцинированные люди значительно реже заболевают, а сама болезнь проходит значительно легче, чем у непривитых людей. Говоря простым языком, прививка – своеобразный щит для организма: его можно пробить особенно сильным ударом, но большую часть урона он возьмет на себя.
Сколько действуют вакцины?
Для каждого заболевания свой срок действия. Например, вакцины против кори, краснухи, паротита (свинки) и полиомиелита действуют всю жизнь. Иммуногены против других заболеваний могут сохраняться в организме 5–10 лет. Прививка от гриппа обычно действует в течение года, потому что это один из самых быстро мутирующих вирусов, и новые штаммы появляются постоянно.
Кое-то до сих пор сомневается, нужно ли подвергать организм нагрузке в виде вакцинации и вмешиваться в естественные процессы в организме. Решение каждый человек принимает самостоятельно – главное, делать это взвешенно и на основе полной и достоверной информации. Изучайте проверенные данные и будьте здоровы!
i — Сведения о смертности населения по причинам смертности по Российской Федерации за январь-декабрь 2017г. Данные Здравоохранения 2017г.
Как АКДС влияет на здоровье детей
АКДС (адсорбированная коклюшно-дифтерийно-столбнячная вакцина) стоит в российском национальном графике прививок на одном из первых мест: первый курс (три этапа) проводят в 2-3, 4–5 и 6 месяцев. Интервал между прививками должен составлять не менее 30 дней. Следующая вакцинация – в 18 месяцев. На этом этапе формируется стойкий иммунитет против коклюша, дифтерии и столбняка на ближайшие 6–10 лет.
КАК ПРИВИВКА ВЛИЯЕТ НА РАСПРОСТРАНЕНИЕ ИНФЕКЦИЙ
До появления вакцины АКДС в 50-х годах прошлого века такие инфекции, как столбняк, дифтерия и коклюш, были причиной очень серьезных заболеваний и даже смерти. Согласно статистике, 20% детей болели дифтерией, причем в возрасте до двух лет почти половина случаев оканчивалась смертельным исходом. Детская смертность от столбняка была еще выше и доходила до 95%. А коклюш был практически так же распространен, как ОРВИ – им болело почти 100% детей, с разной степенью тяжести. По оценке ВОЗ, после начала широкомасштабной кампании противококлюшной вакцинации в 1950-1960-х годах количество случаев заболевания сократилось на 90%!
В России статистика тоже показывает позитивные цифры: в 2016 году было отмечено всего два случая заражения дифтерией и три – столбняком. Коклюшем переболело всего около 8000 человек – 1,7 случаев на 100 000 человек. Если сравнить это с 1958 годом, когда было зарегистрировано 475 случаев заболевания коклюшем на 100 000 человек, то статистика говорит сама за себя: вакцина действительно помогла минимизировать распространение инфекции.
Начавшаяся в 1980-х годах антипрививочная кампания привела к уменьшению охвата населения России прививками до 60%, и это практически сразу же отразилось на заболеваемости многими инфекциями, в том числе коклюшем. К 1993 году количество зарегистрированных случаев увеличилось в 13 раз. После 2000-х годов, когда активное информирование населения привело к повышению количества привитых людей, особенно детей, картина снова изменилась.
ИЗ ЧЕГО СОСТОИТ ВАКЦИНА АКДС
Вакцина АКДС состоит из трех компонентов: очищенного дифтерийного анатоксина, очищенного столбнячного анатоксина и убитых коклюшных палочек. Из-за последнего компонента ее также называют цельноклеточной. Используется она только для детей младшего возраста, так как чем старше становится ребенок, тем более остро он реагирует на коклюшный компонент вакцины. Поэтому ВОЗ рекомендует использовать АКДС для первичной вакцинации детей, а ревакцинацию проводить более мягкими, ацеллюлярными альтернативами, в которых убитые коклюшные палочки заменены на фрагменты клеточной стенки этих бактерий, а сами клетки разрушены в процессе изготовления вакцины. Именно ацеллюлярную вакцину от коклюша, дифтерии и столбняка (ААДС) рекомендуют использовать для детей старше 6 лет и взрослых.
КОМУ НЕЛЬЗЯ ДЕЛАТЬ ПРИВИВКУ АКДС
Абсолютных противопоказаний против вакцинации АКДС не так много:
· прогрессирующие заболевания нервной системы или наличие в анамнезе афебрильных судорог (можно провести вакцинацию АДС, без коклюшного компонента);
· сильная реакция на компоненты вакцины: повышение температуры выше 40° С, в месте введения вакцины – отек и покраснение свыше 8 см в диаметре;
· серьезные иммунные заболевания, при которых иммунитет практически отсутствует.
Кроме того, нельзя делать прививку в период обострения любого заболевания, в том числе хронического. Если ребенок болеет ОРВИ, вакцинацию лучше отложить до отступления основных симптомов: температуры, кашля и насморка.
ПОЧЕМУ АКДС ВЫЗЫВАЕТ СТРАХИ И НЕГАТИВ
АКДС считают одной из самых «сложных» и спорных вакцин: врачи и родители постоянно взвешивают плюсы и минусы этой прививки, и самые большие вопросы вызывает коклюшный компонент. После вакцинации человек получает 99% защиту от дифтерии и столбняка, но коклюшем заболеть может, пусть и в более легкой форме (все зависит от индивидуальных особенностей организма в целом и иммунной системы в частности).
Иммунизация от коклюша не является пожизненной: уровень защиты значительно снижается к 6–7 годам ребенка, и без ревакцинации вероятность заболеть повышается, хотя в целом и остается немного ниже, чем у непривитых детей.
АКДС дает значительно больше поствакцинальных реакций, чем другие вакцины. Самые частые – высокая температура и вызванные ею судороги; болезненные ощущения, отеки и покраснения в месте прививки; непрекращающийся плач на протяжении нескольких часов. Дети могут начать «беречь» ногу, в которую был сделан укол, — родители иногда воспринимают это как проявление паралича. Тем не менее, с настоящим параличом это не имеет ничего общего – симптомы могут держаться один-три дня, но постепенно проходят.
Врачи уверены: боязнь столкнуться с этими реакциями на прививку АКДС у своего ребенка – не повод отказываться от нее. Нужно внимательно изучить всю информацию и подойти к вопросу вдумчиво и разумно, с пониманием нужд ребенка и желанием защитить его.













